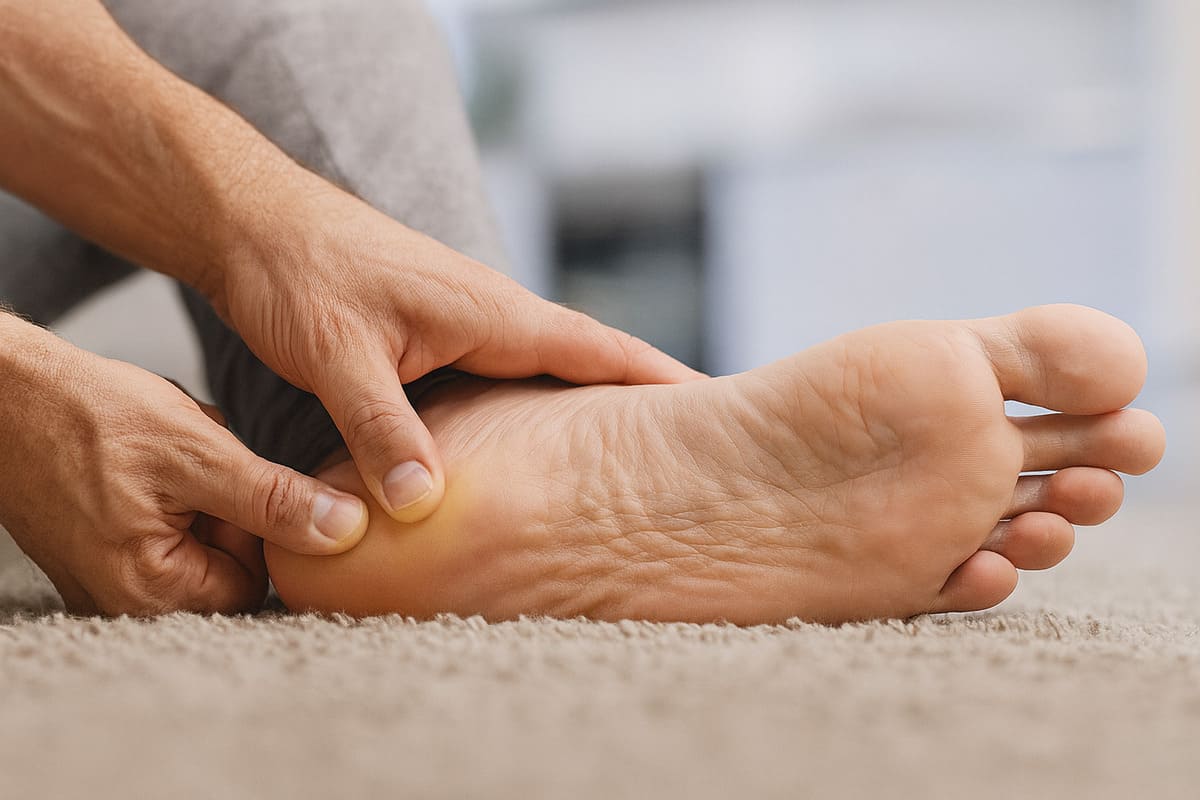
El dolor en la planta del pie es una molestia muy común que puede ir desde pequeños pinchazos hasta un dolor agudo al pisar, afectando a la movilidad y a la calidad de vida. Se estima que alrededor del 10% de la población padecerá dolor de talón a lo largo de su vida.
En Move2Be abordamos este problema con una visión integral: valoración, tratamiento activo y readaptación para volver a caminar sin dolor con seguridad.
Contenido
¿Por qué aparece el dolor en la planta del pie?
La zona plantar está formada por la fascia plantar, músculos intrínsecos, tendones, articulaciones y estructuras nerviosas.
La fascitis plantar es la causa más frecuente: se trata de la inflamación de la fascia, un tejido que va desde el talón (calcáneo) hasta los dedos. El dolor suele localizarse en la inserción con el calcáneo y puede irradiar hacia el arco.
Síntomas habituales
- Dolor en los primeros pasos de la mañana o tras periodos de reposo.
- Dolor al caminar o al subir/bajar escaleras.
- Pinchazos y tirones plantares, sensación de tensión.
- Inflamación local, con posible enrojecimiento o hinchazón.
- Dolor agudo al pisar, que puede impedir apoyar con normalidad.
Ignorar el dolor puede llevar a compensaciones (cambios en la pisada) y sobrecargas en rodilla, cadera o espalda. Si no puedes apoyar o el dolor no mejora en 1–2 semanas, consulta.
Causas comunes
- Repetición de impacto (caminar/correr en superficies duras).
- Lesiones y traumas (golpes, torceduras, caídas).
- Deportes de alto impacto con saltos, carreras o cambios de dirección.
- Calzado inadecuado (poco soporte, suelas rígidas o muy gastadas).
- Alteraciones de la pisada (pronación/supinación exageradas).
- Sobrepeso/obesidad, que aumenta la carga en el pie.
¿Qué puede ser? Diagnóstico diferencial
- Fascitis plantar (la más frecuente): dolor en talón/arco, peor al iniciar la marcha.
- Espolón calcáneo: crecimiento óseo en el talón, a menudo asociado a fascitis.
- Metatarsalgia: dolor en la parte anterior del pie (metatarsos).
- Tendinopatías (Aquiles, tibial posterior, flexores): dolor mecánico, rigidez.
- Artrosis o artritis reumatoide: dolor, rigidez, inflamación articular.
La valoración clínica orienta el diagnóstico; en algunos casos se recurre a imagen (eco o RX) para descartar fracturas y valorar tejidos blandos.
Tratamiento del dolor en la planta del pie
El objetivo es bajar el dolor, mejorar la función y corregir factores de sobrecarga. La combinación de tratamiento manual, ejercicio terapéutico y cambios de hábitos ofrece los mejores resultados.
Fase inicial (control de síntomas)
- Reposo relativo y modificación de carga (evitar impactos y largas caminatas al inicio).
- Frío local 10–15 minutos, 2–3 veces/día (con paño interpuesto).
- Calzado con buena amortiguación y soporte del arco.
- Automasaje suave con pelota/rodillo en fascia y gemelos.
Fase de recuperación (movilidad y fuerza)
- Fisioterapia manual (tejidos blandos, movilizaciones) para reducir tensión y mejorar el deslizamiento tisular.
- Ejercicios de estiramiento (fascia plantar, gemelos, sóleo) y fortalecimiento del pie y tobillo.
- Readaptación de la pisada y del patrón de marcha según tolerancia.
- Diatermia/radiofrecuencia (Indiba) o calor profundo en fases subagudas para modular dolor y favorecer la recuperación tisular.
Fase de remodelación (estabilidad y prevención)
- Fortalecimiento intrínseco del pie (agarre de toalla, elevación del arco) y trabajo de propiocepción.
- Control postural y core para repartir cargas de forma eficiente (apoyo en Pilates máquina).
- Progresión a actividad deportiva de forma gradual, siguiendo reglas de carga.
Técnicas y herramientas que pueden integrarse
- Movilizaciones articulares y masoterapia: disminuir rigidez y puntos dolorosos.
- Propiocepción: equilibrio en superficies estables/inestables para mejorar control neuromuscular.
- Ejercicios funcionales: marcha, escaleras, sentadillas, caminata en diferentes superficies.
- Fisioterapia invasiva ecoguiada (en casos seleccionados): valorar con el fisioterapeuta.
Ejercicios y consejos prácticos
- Estiramiento de fascia plantar: rodar una pelota/botella fría bajo el pie 1–2 minutos.
- Estiramiento de gemelos y sóleo: 3×30–45 s, sin dolor agudo.
- Fortalecimiento intrínseco: arrugar toalla con los dedos, “domos” del arco (short-foot).
- Equilibrio: apoyo unipodal 3×30 s; progresar a cojín blando si hay control.
- Actividad de bajo impacto: bici estática, natación o elíptica mientras se reduce dolor.
Uso de vendajes (taping) y soportes
- Vendaje funcional: aporta soporte sin inmovilizar completamente.
- Taping neuromuscular: estímulo propioceptivo para mejorar estabilidad.
- Compresión: ayuda a manejar la inflamación en fases iniciales.
El vendaje debe aplicarse correctamente y revisarse la piel con frecuencia. Consulta con un fisioterapeuta para elegir la opción adecuada.
Remedios caseros útiles (como complemento)
- Hielo 10–15 minutos, varias veces al día, los primeros días.
- Reposo relativo y alternar con actividad suave.
- Buen calzado: amortiguación, soporte del arco, suela flexible (evitar planos sin soporte).
- Ejercicio de bajo impacto: mantenerte activo sin agravar el dolor.
Si valoras analgésicos u otras medidas médicas, consulta siempre con un profesional sanitario.
Qué evitar si tienes fascitis plantar
- Caminar descalzo o con calzado plano sin soporte.
- Ignorar el dolor y mantener impactos altos de forma continuada.
- No usar soporte adecuado cuando está indicado.
- Olvidar estiramientos y trabajo de fuerza del pie y gemelos.
- Retrasar la valoración si el dolor persiste, para evitar cronificación.
Prevención del dolor plantar
- Elige calzado adecuado a tu actividad y recámbialo cuando esté gastado.
- Mantén un peso saludable para reducir la carga en el pie.
- Incluye movilidad y estiramientos a diario, especialmente de fascia y cadena posterior.
- Progresión gradual de volumen e intensidad en entrenamientos.
¿Cuándo acudir al fisioterapeuta?
- Dolor que dura más de 1–2 semanas o empeora.
- Imposibilidad de apoyar o dolor muy intenso.
- Inflamación marcada, cambios en la forma de caminar o dudas sobre el diagnóstico.
Confía en Move2Be para volver a caminar sin dolor
En Move2Be, tu centro de fisioterapia en San Sebastián de los Reyes, trabajamos con un enfoque integral para el dolor en la planta del pie y patologías asociadas como la fascitis plantar o el espolón calcáneo.
Nuestro equipo diseña planes personalizados que combinan tratamientos de fisioterapia, ejercicio terapéutico y readaptación, con el objetivo de devolverte movilidad y bienestar en tu día a día.
Reserva tu cita y empieza a caminar sin dolor en San Sebastián de los Reyes.